Перед трансплантацією українці, які страждають на лейкемію, часто не доживають до цього моменту: ключові аспекти агресивного раку крові в Україні.
Зображення: facebook/Oleksandr Lysytsia Олександр Лисиця Що являє собою гострий лейкоз?
Рак крові -- гострий лейкоз, або лейкемія -- починається в кістковому мозку та впливає на виробництво кров'яних клітин. Клітини, які зазвичай захищають організм, починають неконтрольовано ділитися, витісняють здорові і спричиняють ускладнення.
Цей вид раку вимагає наявності кваліфікованих медиків, коштовних лікарських засобів, сучасних технологічних пристроїв, окремих палат-боксів та ефективної системи трансплантації кісткового мозку, зазначає Іван Зеленський, засновник Благодійного фонду пацієнтів "Крапля крові".
Яка сума та за які послуги компенсує держава?
З 2024 року трансплантація кісткового мозку стане частиною програми медичних гарантій. Лікарні, які уклали угоду з Національною службою здоров’я України (НСЗУ), отримуватимуть фінансування за пацієнтів у межах від 757 тисяч до 2,5 мільйонів гривень, в залежності від рівня складності процедури.
"Ця сума є найбільшою серед усіх 44 пакетів, що наразі представлені в програмі медичних гарантій," — зазначила заступниця голови НСЗУ Ірина Кондратова.
Сюди входять обстеження, підготовка до пересадки пацієнта й донора, кріоконсервація клітин, сама пересадка й післятрансплантаційний догляд.
Зображення: НДЛС 'Охматдит' Олександр Лисиця разом із Назарчиком, який став першим пацієнтом, що отримав неродинну трансплантацію кісткового мозку.
Із січня провели вже 458 пересадок за держкошт, з них 91 -- дітям. Охматдит є лідером тут по дітях, Черкаський онкоцентр -- по дорослих. Утім цього замало, аби допомогти всім пацієнтам, які потребують такої процедури.
"Цей пакет має виділений бюджет. Це фінансування залишатиметься пріоритетом для НСЗУ та МОЗ і в наступному році. Сподіваємося, що кількість дітей, охоплених цим пакетом, зросте," - зазначила Кондратова.
Лікарням за ці вісім місяців сплатили за трансплантації стовбурових клітин 178 млн грн. Охматдит отримав найбільше -- майже 62,5 млн. На другому місці -- Черкаський онкоцентр.
Звільнено 15 медичних працівників: що коїться в найбільшому онкологічному центрі України — Національному інституті раку.
Якщо лікування оплачує держава, чому люди досі збирають кошти?
У соцмережах люди далі збирають кошти на лікування, зокрема, аби зробити пересадку за кордоном, хоча її вже можна робити тут.
Згідно з новим дослідженням громадської організації "Афіна. Жінки проти раку", у 2023 році лише чверть онкологічних пацієнтів отримали інформацію про безкоштовні медичні послуги від своїх лікарів.
Про це каже віцепрезидентка ГО Вікторія Романюк.
Медичні установи не завжди інформують, що в Україні доступна безкоштовна пересадка кісткового мозку. Внаслідок цього багато людей, не знаючи про цю можливість, продовжують витрачати гроші на послуги, які насправді є безкоштовними.
"Усі дорослі пацієнти нас питають: а скільки це буде коштувати? Якщо людина купу грошей викладає за банальну хімію, то думає, що тут [в Охматдиті пересаджувати кістковий мозок] теж казково дорого", -- додає Олександр Лисиця.
Станом на 2023 рік, відповідно до інформації Національного канцер-реєстру, в Україні налічується 25 000 пацієнтів, які страждають на рак крові. Загальна кількість осіб з онкологічними діагнозами перевищує мільйон.
Зображення: Радіо Свобода Процес забору кісткового мозку у донора.
Дослідження, проведене громадською організацією "Афіна. Жінки проти раку", демонструє, що у 2023 році 61% онкопацієнтів отримували безкоштовні медичні послуги в рамках програми медичних гарантій. У той же час, у 2020 році цей показник становив лише 30%. Відзначається зниження кількості пацієнтів, які не користувалися безкоштовними медичними послугами, з 29% до 6%. Проте, попри позитивні зміни, ситуація з конкретними медичними послугами залишається складною, і багато онкопацієнтів вважають за краще не подавати офіційні скарги.
До того ж перелік препаратів, які купує держава, обмежений. Основні хімпрепарати закуповують, але з інноваційними вже виникають проблеми. "Тоді пацієнти мусять або відкривати збори, або їхати за кордон, де під час війни можна безоплатно отримати лікування", -- додає Романюк. Про це кажуть також інші медики.
Фінансування на лікування в онкологічних центрах є достатнім, включаючи медикаменти, проте все ще існують випадки вимагання, - зазначили в НСЗУ.
Продукти, що не підлягають державним закупівлям.
Лисиця пояснює, що держава платить 64 тис. грн на рік за лікування кожного пацієнта, який потребує пересадки стовбурових клітин.
Лікування онкопацієнта з гострою лейкемією тривале -- у середньому від пів року до року.
Оскільки не всі необхідні ліки входять до програми державних закупівель, лікарня не має можливості купувати додаткові препарати за бюджетні кошти: "Інколи вартість одного флакона перевищує річний тариф".
Питання, чи вистачає цього тарифу, для лікарів і чиновників дискусійне. Очільник Директорату високотехнологічної медичної допомоги та інновацій у МОЗ Василь Стрілка каже, що оплата достатня й дала змогу лікарям "не заглядати пацієнтам у кишеню, а пацієнтам не продавати хату, щоб зробити пересадку кісткового мозку".
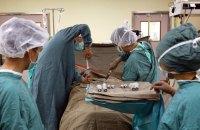
Зображення: НДСЛ "Охматдит" Завідувач відділення трансплантації кісткового мозку Охматдиту Олександр Лисиця (другий з правого боку) та Роман Куць разом із командою медичних спеціалістів готуються до проведення шостої в Україні трансплантації, що буде здійснена від неродинного донора.
Лисиця опонує, що через інфляцію тарифу вже не вистачає: "Рятує те, що з переходом на НСЗУ дозволили використовувати ліки за держпрограмою. А питома вага ліків тут (у лікуванні таких онкопацієнтів. -- LB.ua) -- 40 %. Тобто ми можемо їх уже не купувати. Але якщо далі буде так рухатися інфляція... І коли беремо стовбурові клітини від донора зі США, наприклад, у поодиноких випадках, маємо сплатити 60 тис. доларів одразу, але десь перекриваємо іншими кейсами".
Пацієнтом Лисиці є Денис Кучеренко з Дніпра. Він ділиться досвідом, що в Охматдиті йому надали медикаменти абсолютно безкоштовно, в тому числі й ті, вартість яких складала 100 тисяч або навіть 150 тисяч гривень. "Люди не могли повірити, що в Україні можливо отримати безкоштовне й водночас якісне лікування. Але я отримував це насправді," - зазначає він.
Діагностичний процес
Сумніви викликає і система діагностики онкозахворювань по країні. Лисиця пояснює, що сучасна діагностика поетапна: спочатку пацієнт здає загальний аналіз крові, далі йде морфологічне дослідження кісткового мозку, молекулярна генетика тощо. І далеко не кожен онкоцентр здатен провести її: "Діагностичний процес онко специфічна, більшість закладів не можуть виконати [потрібні та виписані НСЗУ] умови".
Це може бути однією з причин, чому медичні працівники не проводять аналізи на місці, які держава гарантує безкоштовно, а направляють пацієнтів до приватних лабораторій.
"Це є порушенням умов угоди з НСЗУ," - зазначає Кондратова. - "Хоча можна було б обговорити контраргумент про те, що в тарифі бракує фінансування для досліджень, але на рахунках закладів, які надають онкологічну допомогу, накопичуються десятки, а іноді й сотні мільйонів гривень." У зв'язку з цими порушеннями з боку онкоцентрів, НСЗУ планує виділити онкодіагностику в окрему категорію, відокремивши її від лікування. Це означає, що недобросовісні онкоцентри не отримуватимуть оплату за непроведені обстеження.
Фото: UNICEF Ukraine Ірина Кондратова
Лисиця підкреслює важливість зосередження досліджень у спеціалізованих лабораторіях по всій країні, які мають необхідні знання, обладнання, реагенти та кваліфікованих фахівців для їх проведення. Лікар також зазначає, що вартість є істотним фактором: "Якісна діагностика може обійтися в 60-100 тисяч гривень за весь спектр послуг".
Наразі в Охматдиті є референс-лабораторія, яка безкоштовно забезпечує дітей якісною діагностикою. І партнери допомагають діагностувати так дорослих. Утім питання системи це не знімає.
Додаткові обов'язкові витрати
Тариф НСЗУ не покриває того, що пацієнту хоча б пів року треба жити біля лікарні, каже Олександр Лисиця. А це видатки на транспорт, житло тощо. Їх звідкись слід узяти. Ще й дорослий пацієнт у цей час може не працювати.
"Лікарні, подібні до Охматдиту, повинні забезпечити можливість проживання для пацієнтів у готелях. Ми отримали проект реконструкції неврологічного відділення від Фундації Рональда Макдональда, який передбачає створення умов для проживання 50 родин. Крім того, існує 'Дача' від Благодійного фонду 'Запорука', призначена для дітей з онкологічними захворюваннями, але вони також не відмовляють дорослим, якщо є вільні місця. Є випадки, коли ми покриваємо витрати на проїзд для пацієнтів, оскільки це необхідно. Все це можливе завдяки друзям, знайомим, благодійним організаціям та волонтерам", -- ділиться лікар.
Де зникають пацієнти, яким потрібна трансплантація стовбурових клітин?
Система поступово збільшує кількість трансплантацій. Протягом перших восьми місяців 2024 року виконано 29 неродинних пересадок для дорослих та 16 для дітей. У цьому році Україна має на меті досягти позначки у 400 трансплантацій. "Якщо порівняти це з Польщею, де проводять 1500, то, на мою думку, це недостатньо. У Німеччині ж їх кількість перевищує 2000", — зазначає Лисиця.
Зображення: facebook/Oleksandr Lysytsia Олександр Лисиця під час виконання своїх обов'язків.
Василь Стрілка каже, що система не перевантажена, ми можемо робити більше пересадок: "Чим більш розвинена країна, тим більше трансплантацій, тобто більше пацієнтів можуть дожити до пересадки. Тут ще дуже багато робити".
Якщо команди для трансплантацій є, де пацієнти, які досі не потрапили до них? Відповідь криється, за словами заступниці голови НСЗУ, навіть у сімейних лікарях і педіатрах.
Трансплантація кісткового мозку -- лікування високоспеціалізоване. Аби пацієнт потрапив на нього, хворобу мають виявити на нижчих рівнях -- сімейний лікар або педіатр, вузький фахівець -- і скерувати на вищий.
За інформацією Кондратової, у документі, що регулює амбулаторне спостереження за дітьми для педіатрів та сімейних лікарів, зазначено вікові інтервали, у які лікар зобов'язаний провести огляд дитини та виконати клінічний аналіз крові.
Утім дані Електронної системи охорони здоров'я показали, що за держкошти аналіз крові зробили тільки 17 % дітей.
Сімейні лікарі за договором з НСЗУ повинні робити його безоплатно: "Мали б відстежувати дітей, групу ризику. Так виглядає, що система не працює на первинці. І механізм, який мав би зробити так, щоб пацієнт вчасно з'явився в лікаря-спеціаліста, теж не працює".
Зображення: loda.gov.ua У медичному центрі Західної України фахівці виконали трансплантацію кісткового мозку для 11-річної Софії в січні 2023 року. Онкологічне захворювання було діагностовано лікарями в Харкові, але сім'я була змушена покинути місто через регулярні обстріли, тому лікування було продовжено у Львові.
Система з вузькими спеціалістами також має свої недоліки. Наприклад, 80% пацієнтів дорослого віку у Лисиці звертаються самостійно, без направлення від інших медиків.
"Не призначають покази для трансплантації, внаслідок чого багато пацієнтів втрачають життя на етапі первинного лікування, -- зазначає лікар. -- Ситуація покращується, але раніше діагноз "лейкемія" сприймався як вирок."
Без боксів – немає й лікування.
Якщо пацієнту встановлюють діагноз гострий лейкоз і лікар у Полтаві повідомляє, що в їхній лікарні немає можливості для проведення хіміотерапії, пацієнту слід звернутися до Вінниці, Черкас або Києва. За словами Зеленського, це підвищує шанси на успішне лікування та виживання.
Якщо гематолог вирішує проводити лікування безпосередньо в загальному відділенні, оскільки первинна хіміотерапія фінансована з державного бюджету, існує висока ймовірність, що пацієнт може не вижити.
Лисиця зазначає, що для онкологічних центрів вигідніше проводити хіміотерапію пацієнтам в амбулаторних умовах, використовуючи препарати, які фінансуються з державного бюджету, ніж вкладати кошти в свій розвиток або будівництво стерильних боксів, вартість яких може становити від 5 до 10 тисяч доларів.
Протягом кількох років я працював у команді НСЗУ, що займалася програмою медичних гарантій. Я активно відстоював необхідність збільшення кількості одномісних палат, адже для пацієнтів з лейкемією це критично важливо через потребу в інтенсивній хіміотерапії - LB.ua. Однак мої колеги з групи запевняли, що це неможливо. Я запитував: чи дійсно ви не бажаєте забезпечити пацієнтам належне лікування? Кожен елемент, навіть туалет у палаті, ставав предметом запеклої боротьби.
Потрібні не тільки пацієнти, але й донори
В Україні є Український реєстр донорів кісткового мозку. Організація Романа Куця з Тернополя, яка стала частиною пазлу, до дозволив запустити неродинну трансплантацію кісткового мозку в країні.
Зображення: Український реєстр донорів кісткового мозку. Медичний працівник та кур'єр, які займаються донорськими стовбуровими гемопоетичними клітинами, перебувають у Черкаському клінічному онкологічному центрі перед проведенням трансплантації, літо 2024 року. Юнак зі Словенії став донором для українського пацієнта.
Реєстр Куця входить до складу міжнародного реєстру донорів WMDA. Це відкриває можливість українцям, які потребують трансплантації стовбурових клітин, знаходити донорів на глобальному рівні. Коли медичний заклад планує проведення пересадки від неродинного донора, він звертається до реєстру. У випадку, якщо вдається знайти відповідного донора, який готовий пожертвувати 5% своїх стовбурових клітин (які швидко відновлюються), пацієнта готують до процедури.
"З 2020 року ми відповідаємо за всі етапи донорства під час неродинних пересадок та співпрацюємо з трьома медичними установами," - зазначає Куць.
З моменту створення реєстру донорів у 2020 році було проведено 150 пересадок неродинного походження від донорів з приблизно 20 різних країн, таких як США, Австрія, Німеччина, Польща, Індія та інші. Процес ускладнюється тим, що від забору клітин у донора до їх пересадки пацієнту має минути не більше ніж 72 години. Це створює ризик затримки. Тому надзвичайно важливо, щоб донорами кісткового мозку ставали українці для українців.
Зображення: ubmdr.org Роман Куць і Олександр Лисиця з донорськими клітинами з Німеччини для українського хлопчика, який готується до трансплантації.
На сьогоднішній день вже здійснено 7 трансплантацій кісткового мозку, виконаних українськими донорами для наших пацієнтів. В Українському реєстрі донорів кісткового мозку налічується близько 13 000 осіб, які готові надати свої клітини. Проте цього недостатньо.
"Моя дружина зареєструвалася в донорському реєстрі, і я закликаю своїх друзів зробити те ж саме, адже це дійсно важливо. Раніше я ніколи не замислювався над цим питанням, але після хвороби все змінилося," - зазначає Кучеренко, якому допомогла трансплантація стовбурових клітин.





